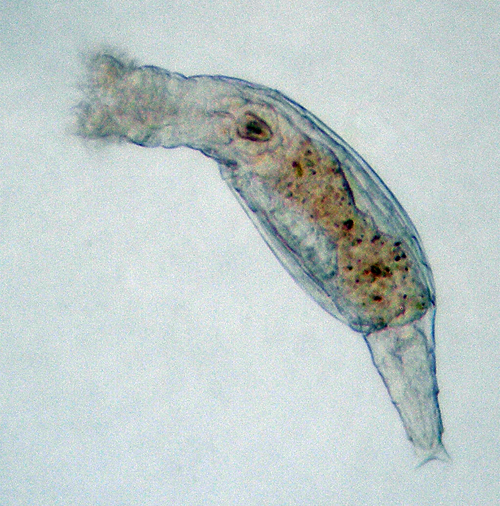
Un organisme multicellulaire retrouve ses fonctions vitales après 24 000 ans de congélation dans un sol de Sibérie
Publié le 23 décembre 2022 - Permafrost
La capacité de survie des êtres vivants en milieu hostile est surprenante, certains sont capables de réduire au maximum leur métabolisme et de mimer un état de mort apparente durant des milliers d’années. Les régions polaires sont particulièrement propices à la découverte de tels organismes à cause du froid extrême qui y sévit, c’est le cas en particulier dans les sols gelés de l’Arctique.
Sud-Est du Groenland : quand une population isolée d’ours polaires semble en mesure d’assurer sa survie face au dérèglement climatique

Publié le 25 août 2022 - Ecosystèmes et biodiversité
Un groupe isolé et génétiquement distinct de quelques centaines d'ours blancs a été repéré dans une zone de fjords du sud-est du Groenland, chassant le phoque par le biais de blocs de glace libérés dans le détroit du Danemark au fur et à mesure du vêlage des glaciers de la région.
Un hiver cognitif ? Études dans les régions polaires

Publié le 31 janvier 2022 - Dossiers thématiques
Notre cerveau travaille-t-il au ralenti en hiver ? Étudier les populations vivant aux pôles, où la disponibilité en lumière diurne pendant la saison hivernale est réduite, permet de mettre à l’épreuve l’hypothèse selon laquelle la performance cognitive serait saisonnière.
Les preuves d’un passé lointain émergent d’une plaque de glace en Norvège à la faveur du réchauffement climatique

Publié le 25 novembre 2021 - L'anthropisation et ses impacts
Le réchauffement climatique mondial peut parfois entrainer des conséquences insoupçonnées : ces dernières décennies, à la faveur de la fonte et du retrait des glaces, les traces d'un monde révolu peuvent resurgir.
Le passage du Nord-Est, prochaine autoroute maritime ? Simulation de l’empreinte carbone sur l’Arctique

Publié le 9 septembre 2021 - L'anthropisation et ses impacts
Pour certains, le réchauffement climatique n’a pas que des effets négatifs. Sous son action, la banquise arctique disparaît, ouvrant progressivement des voies de navigation jusque-là inaccessibles. Ainsi, l’ouverture du passage du Nord-Est, qui relie l’Europe à l’Asie via l’océan glacial Arctique, aiguise les appétits des armateurs. Quantifier les émissions de gaz à effet de serre générées par un afflux croissant de navires dans ces eaux est essentiel pour cette région du monde particulièrement soumise au changement global. Des scientifiques chinois ont modélisé les multiples interactions et rétroactions à l’œuvre et proposent des projections des émissions de CO2 dues à ce trafic jusqu’en 2050.